Транзиторный гипотиреоз у новорожденных симптомы

Врожденный гипотиреоз – комплекс клинических и лабораторных проявлений, возникающих у ребенка с рождения при недостаточности гормонов щитовидной железы или невосприимчивости к ним тропных органов. Симптомы включают в себя отставание в психофизическом развитии, микседему, трофические нарушения кожи и ее придатков, угнетение работы сердца, снижение основного обмена. Диагностика базируется на характерной клинике, данных рентгенодиагностики, УЗИ щитовидной железы, ЭКГ, лабораторных исследований, в том числе измерения тиреотропного гормона и тироксина в плазме крови. Лечение подразумевает пожизненную заместительную терапию искусственными аналогами гормонов щитовидной железы.
Общие сведения
Врожденный гипотиреоз – это полиэтиологическое заболевание, характеризующееся клиническими проявлениями недостаточности щитовидной железы. Является наиболее распространенной эндокринной патологией в педиатрии. Чаще всего заболевание возникает на фоне изменений непосредственно в щитовидной железе, реже является результатом патологии гипоталамо-гипофизарной системы или дефектного строения рецепторного аппарата тропных органов. В 90% случаев носит спорадический характер. Заболеваемость – 1:3,7-4 тыс. новорожденных в Европе и США, в Японии – 1:6-7 тыс. Женский пол болеет в 2-2,5 раза чаще мужского. Первые скрининг-тесты на врожденный гипотиреоз были выполнены в 1973 г. канадцами J. Dussault, С. Laberge. На данный момент неонатальный скрининг проводится с целью максимально быстрой постановки диагноза и при необходимости – проведения своевременного лечения.

Врожденный гипотиреоз
Причины
В 80-90% случаев возникает первичная форма врожденного гипотиреоза. Причины – аномалии развития щитовидной железы, чаще всего – дистопия в загрудинное или подъязычное пространство, реже – гипоплазия, атиреоз. Факторами риска могут выступать аутоиммунные и инфекционные заболевания матери, токсическое влияние медикаментов, химических средств, радиоактивное облучение, недостаточность йода во время беременности. Порядка 2% случаев пороков развития железы – наследственные формы. Основная их причина – мутации в генах TITF1, TITF2, FOXE1, PAX8. Как правило, генетические обусловленные формы сопровождают другие аномалии развития: врожденные пороки сердца, «волчья пасть» и т. п.
От 5 до 10% детей с врожденным гипотиреозом имеют нарушения синтеза, выделения или взаимодействия самих гормонов щитовидной железы. Передача, как правило, происходит по аутосомно-рецессивному типу. Самые частые варианты – дефекты органификации йода и тиреоидных гормонов (частота – 1:40000), синдром Пендреда (1:50000). Другие формы встречаются крайне редко.
Примерно 5% всех случаев врожденного гипотиреоза – центральные (вторичные или третичные) формы. Наиболее распространенный вариант – сочетанный дефицит гормонов аденогипофиза, в том числе ТТГ. Изолированный дефицит встречается редко. Причины поражения гипоталамо-гипофизарной системы – аномалии развития головного мозга, кисты, злокачественные и доброкачественные опухоли, родовая травма новорожденных, асфиксия во время родов, редко – аплазия гипофиза.
Причиной развития клинических симптомов гипотиреоза может быть аномалия структуры рецепторов в органах-мишенях, вызванная генными мутациями. Невозможность взаимодействия достаточного количества гормонов с рецепторами тропных тканей провоцирует развитие так называемого «синдрома резистентности». Как правило, это наследственная патология, передающаяся по аутосомно-доминантному типу. При ней уровень ТТГ в плазме крови нормальный, Т3 и Т4 – в переделах нормы или умеренно повышены.
Классификация врожденного гипотиреоза
Врожденный гипотиреоз имеет несколько классификаций, основывающихся на локализации нарушения, тяжести симптомов и уровне тироксина, компенсации на фоне лечения и длительности заболевания. По происхождению заболевания выделяют следующие формы гипотиреоза:
- Первичный, или тиреогенный. Патологические изменения возникают непосредственно в тканях щитовидной железы.
- Вторичный. Развиваются нарушения работы аденогипофиза, при которых возникает дефицит синтеза тиреотропного гормона (ТТГ).
- Третичный. Недостаточность щитовидной железы, возникающая при дефиците одного из гормонов гипоталамуса – тиролиберина. Вместе с вторичной формой относится к центральным гипотиреозам.
- Периферический. Недостаточность эффекта гормонов обусловлена дефектом или отсутствием рецепторов в тропных тканях или нарушением конверсии тироксина (Т4) в трийодтиронин (Т3).
По степени выраженности клинических симптомов и уровню Т4 в плазме гипотиреоз может быть латентным, манифестным и осложненным. Латентный, или субклинический гипотиреоз характеризуется нормальным уровнем Т4 на фоне повышения ТТГ. Клинических проявлений не возникает или они неспецифичны и малозаметны. При манифестной форме на фоне высокой концентрации ТТГ уровень Т4 несколько снижен. Развивается классическая клиническая картина гипотиреоза. Осложненный гипотиреоз протекает с высоким уровнем ТТГ, резким дефицитом Т4. Помимо тяжелой степени гипотиреоза возникают нарушения других органов и систем: сердечная недостаточность, полисерозит, кретинизм, кома, редко – аденома гипофиза.
В зависимости от эффективности лечения выделяют врожденный гипотиреоз:
- компенсированный – на фоне проводимого лечения явления гипотиреоза исчезают, концентрация ТТГ, Т3, Т4 в плазме крови – в пределах нормы;
- декомпенсированный – даже на фоне адекватного лечения имеются клинические и лабораторные проявления гипотиреоза.
По продолжительности врожденный гипотиреоз разделяют на:
- транзиторный – заболевание развивается на фоне воздействия антител матери к ТТГ ребенка. Длительность – от 7 дней до 1 месяца.
- перманентный – требует проведения пожизненной заместительной терапии.
Симптомы врожденного гипотиреоза
В зависимости от формы и степени тяжести нарушений первые признаки первичного врожденного гипотиреоза могут манифестировать в разном возрасте. Резкая гипоплазия или аплазия железы проявляется в первые 7 дней жизни ребенка. Дистопия или несильная гипоплазия может вызывать клинические проявления в возрасте от 2 до 6 лет.
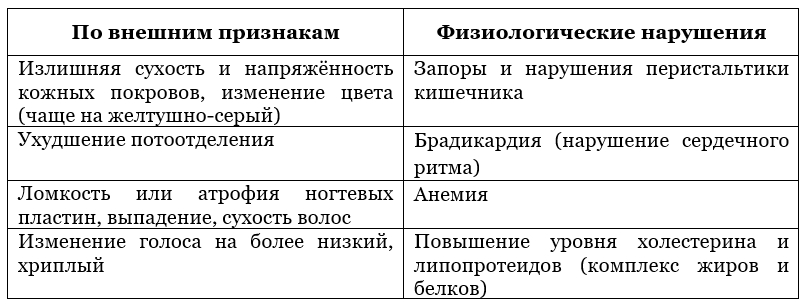
Первичные признаки, указывающие на врожденный гипотиреоз: вес ребенка при рождении свыше 4 кг; незрелость при доношенной или переношенной (более 40 недель) беременности; запоздалое отхождение мекониальных масс; длительная желтуха новорожденных; диспепсические явления; медленная прибавка массы тела; апатичность; макроглоссия; метеоризм и запоры; мышечная слабость; гипорефлексия; цианоз и эпизоды апноэ во время кормления. Кожные покровы ребенка холодные, возникают отеки конечностей и половых органов. Часто наблюдаются увеличенные роднички, несращение швов костей черепа, дисплазии тазобедренных суставов. Грудное вскармливание способно уменьшать выраженность клинических проявлений гипотиреоза.
Первичный врожденный гипотиреоз развивается поэтапно. Ярко выраженная клиника наблюдается в возрасте 3-6 месяцев. Возникает микседема. Кожные покровы уплотненные, желтушно-серые, сухие. Потоотделение резко уменьшено. Развивается атрофия ногтевых пластинок и волос. Голос ребенка низкий, хриплый и грубый. Возникает отставание в психомоторном и физическом развитии, зубы прорезываются и сменяются с задержкой. При дальнейшем развитии наблюдается умственная отсталость. Это проявляется скудностью словарного запаса и снижением интеллекта, которое склонно к прогрессированию вплоть до олигофрении.
Центральный врожденный гипотиреоз имеет нечеткую клиническую картину. Часто сочетается с аномалиями лицевого черепа («заячья губа», «волчья пасть») и недостаточностью других гормонов гипофиза (соматотропного, лютеинизирующего и фолликулостимулирующего) с характерной для этого симптоматикой.
Диагностика
Диагностика врожденного гипотиреоза включает в себя сбор анамнестических данных, объективное обследование ребенка педиатром или неонатологом, инструментальные исследования, общие и специфические лабораторные тесты. В анамнезе можно выявить предрасполагающие факторы – отягощенную наследственность, заболевания матери во время беременности, нарушение питания, использование акушерских пособий во время родов и пр. При физикальном обследовании ребенка выявляется снижение ЧСС, АД, умеренная гипотермия, гипорефлексия, отставание в развитии.
На рентгенограмме конечностей определяют запоздание и нарушение очередности формирования ядер окостенения, их несимметричность и специфический признак – эпифизарный дисгенез. На ЭКГ – синусовая брадикардия, снижение амплитуды зубцов, расширение комплекса QRS. УЗИ щитовидной железы позволяет выявить дистопию, гипоплазию или отсутствие этого органа.
В ОАК – нормохромная анемия. В биохимическом анализе крови выявляется повышение липопротеидов и холестерина. При подозрении на центральное происхождение гипотиреоза проводится КТ и МРТ гипофиза. Специфические лабораторные тесты – измерение уровня Т4 и ТТГ в плазме крови. Данные тесты используются в качестве неонатального скрининга. В зависимости от формы гипотиреоза концентрации данных гормонов в крови могут быть увеличены или снижены. Редко применяют молекулярно-генетическое исследование с целью идентификации мутации генов.
Лечение врожденного гипотиреоза
Лечение врожденного гипотиреоза начинается немедленно с момента постановки диагноза и продолжается пожизненно. Препарат выбора – L-тироксин. Данное средство являет собой синтетический аналог гормонов щитовидной железы и используется в качестве заместительной терапии. Дозировка подбирается индивидуально. При необходимости препарат можно смешивать с грудным молоком. Эффективность проводимого лечения оценивается по уровню ТТГ и Т4 в крови, исчезновению симптомов гипотиреоза. При необходимости дополнительно назначаются поливитаминные комплексы, симптоматические препараты.
Прогноз при врожденном гипотиреозе зависит от адекватности и своевременности лечения. При ранней диагностике и вовремя начатой терапии, нормализации уровня ТТГ и Т4 – прогноз для психофизического развития благоприятный. При отсутствии лечения на протяжении первых 3-6 месяцев жизни прогноз сомнительный даже при правильной дальнейшей терапевтической тактике. При адекватном подборе дозы лекарственных средств скорость психофизического развития достигает физиологической нормы, однако отставание в интеллекте остается. Профилактика заключается в антенатальной защите плода, медико-генетической консультации при планировании беременности, рациональной диете и адекватном употреблении йода при вынашивании ребенка.
Источник
Такая группа патологий у детей, как и у взрослых, характеризуется низкой функциональностью щитовидной железы, а проявляется врожденный гипотиреоз сразу после рождения в виде общего угнетения всех процессов организма. Происходит это по причине нехватки выработки гормонов тироксина (Т4) и трийодтиронина (Т3), которые являются важнейшими участниками всех обменных функций.
Необратимые изменения работы головного мозга детей являются главной опасностью врожденного гипотиреоза – при отсутствии своевременного выявления и лечения развивается кретинизм. Но в большинстве случаев обнаружить признаки заболевания позволяет своевременная диагностика, которая проводится в первые дни после рождения. Для этого делается неонатальный скрининг: исследование состояния новорожденного, в числе прочих заболеваний, и на врожденный гипотиреоз.
Подтверждённый диагноз корректируется назначением заместительной терапии: коррекция заболевания требует приёма препаратов, являющихся аналогами собственной продукции щитовидной железы.
Любые действия относительно диагностики и последующей терапии заболевания у новорожденных имеют срочный приоритет. Начинать лечение необходимо максимум в течение второй недели после рождения. Своевременно выявленные признаки врожденного гипотиреоза и оперативная нормализация уровня гормонов ТТГ и Т4 (тироксин) позволяют получить благоприятный, уверенный прогноз относительно психофизического развития ребенка. Но насколько эффективен ранний скрининг, настолько же и опасно отсутствие лечения, особенно если игнорировать медикаментозные назначения на первые 3-6 месяцев жизни малыша. В этом случае прогноз развития патологии предполагает явное угнетение интеллектуальной сферы при относительной норме физиологических параметров.
СОДЕРЖАНИЕ
Виды врожденного гипотиреоза у детей
Первичные гипотиреозы – как проявляются
Вторичный и третичный гипотиреозы
Какие лекарства назначают детям при гипотиреозе
Гормоны щитовидной железы
Витамины и микроэлементы при гипотиреозах
Корректоры аппетита и симптоматические лекарства

Виды врожденного гипотиреоза у детей
Первичная форма таких патологий определяется чаще прочих, но риск обнаружения у малыша этого заболевания относительно невысок: дети имеют подобную дисфункцию примерно в 1 случае на несколько тысяч родившихся, статистика зависит от региона проживания и колеблется в пределах 1 случай на 4-7 тысяч малышей. Причиной такой размытости статистических данных является зависимость некоторых регионов РФ от концентрации йода. Именно с йододефицитными гипотиреозами сталкиваются чаще всего.
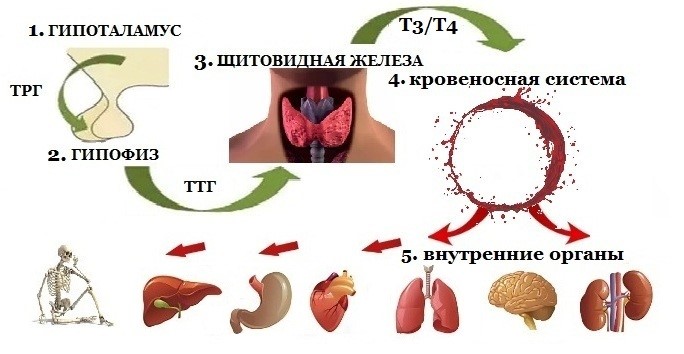
Врожденный гипотиреоз у детей обусловлен либо дисфункцией самой щитовидной железы, её тканей, и в этом случае называется первичным, либо недостаточностью работы гипофиза и гипоталамуса – соответственно вторичная и третичная формы. Участки в головном мозге ответственны за выработку гормонов ТРГ (тиреолиберин) и ТТГ (тиреотропин), которые в свою очередь посылают «сигналы» щитовидной железе для начала продукции тироксина и трийодтиронина. Если объёма вырабатываемых гормонов Т3 и Т4 недостаточно, патология отчетливо сказывается на обмене веществ всех уровней и далее на функциональности органов.
Гипотиреозы различаются также по тяжести и продолжительности течения:
– декомпенсированный – с такими врожденными гипотиреозами справиться трудно, даже соблюдая дисциплину всех назначений, диет: признаки дисфункций сохраняются в разной степени выраженности;
– компенсированный – симптомы, присутствующие до начала терапии врожденного гипотиреоза, проходят, концентрация гормонов нормализуется;
– транзиторный – может манифестировать на протяжении срока от недели до месяца, при врожденном гипотиреозе в подобных случаях наблюдается определенный конфликт антител мамы к тиреотропному гормону малыша;
– перманентный – другими словами постоянный, при гипотиреозе с подобным течением назначается заместительная терапия: приём синтетических гормонов в течение всей жизни.
По характеру течения часто наблюдается схожесть симптомов между первичными и вторичными формами, методы терапевтического воздействия чаще также довольно похожи.
Первичные и вторичные гипотиреозы – как проявляются
Для такой дисфункции характерно поэтапное развитие, а в полную силу заболевание проявляется с 3-го месяца жизни малыша, выраженность симптомов гипотиреоза достигает пика примерно к 6-му месяцу. В этот период, если лечение по разным причинам отсутствовало, появляется микседема – очень сильный отёк слизистых тканей, особенно заметен по аномальному увеличению языка (макроглоссия).
Малыш становится вялым, безынициативным, рефлексы снижены, все движения ребёнок делает заметно медленнее. Если обследуются дети в дошкольном или школьном возрасте, одним из признаков первичного врожденного гипотиреоза является некоторое отставание в умственном развитии. Прогрессирующая патология щитовидной железы узнаваема по проявлениям, характерным для любого возраста.
Причины первичных врожденных гипотиреозов:
1. Внутриутробные патологии развития щитовидной железы
- аплазия (отсутствие тканей органа);
- дисгенезия (замена бесфункционной тканью);
- гипоплазия (уменьшение в размерах);
- эктопия и дистопия (расположение тканей за пределами щитовидной железы);
- генетический зоб (синдром Пендреда).
2. Дефекты синтеза
- гормонов у ребенка;
- йода и его соединений у малыша;
- дефицит или избыток йода и/или гормонов у матери в период беременности.
Как и в случае течения гипотиреозов у взрослых, в младенчестве болезнь развивается от субклинической формы (скрытой или бессимптомной) до манифестной. При негативном развитии, например, при отсутствии своевременного профессионального лечения, заболевание быстро прогрессирует к осложнённому врожденному гипотиреозу: с ясно выраженными признаками микседемы, сердечной недостаточности, кретинизма и т.д.
Вторичный и третичный гипотиреозы
Эти форма заболевания относят к центральным процессам, поскольку и гипофиз, и гипоталамус участвуют в работе центральной нервной системы. При врожденном гипотиреозе такого типа в основе патологии лежит поражение гипоталамуса или гипофиза, следствием чего является недостаток выработки им гормонов тиреотропина (ТТГ) и тиреолиберина (ТРГ).
Причины вторичных и третичных патологий отделов головного мозга при врожденных гипотиреозах:
- физиологические аномалии в развитии гипофиза и/или гипоталамуса – встречаются крайне редко, примерно 1 случай на 100 тысяч обследованных детей;
- различные поражения гипоталамо-гипофизарной системы – включая опухоли, гранулематозы, саркоидоз;снижение выработки гормонов гипофизом и гипоталамусом;
- мутации – редчайшая форма врожденных гипотиреозов, когда гипофиз не способен реагировать на ТРГ (продукция гипоталамуса);
- сосудистые нарушения.
Женщинам в период беременности необходимо крайне внимательно отнестись к вопросу здоровья их собственной щитовидной железы: недостаточность йода у будущей матери во время вынашивания прямо влияет на риск врожденного гипотиреоза и у ребенка. А примерно 2% от общего числа младенческих гипотиреозов с поражением тканей щитовидной железы, имеют причиной именно наследственной формой (мутации некоторых генов).
Какие лекарства назначают детям при гипотиреозе
Основным препаратом, показанным к лечению самых разных форм врожденных гипотиреозов, являются синтетические заменители собственных гормонов щитовидной железы. При наличии соответствующих симптомов также назначаются различные добавки в виде микроэлементов: они способствуют синтезу, транспортировке, усваиваемости медикаментов. Лечение нередко сопровождается приёмом витаминов, роль которых идентична функционалу микроэлементов, но кроме того, именно витамины и витаминоподобные соединения оказывают стимулирующее воздействие на иммунитет, клеточное питание и т.д.
Врожденный гипотиреоз в осложнённой форме на фоне гормональной и поддерживающей программы, требует приёма симптоматических лекарств, согласно признакам сопутствующих заболеваний: кардиологической группы, желудочно-кишечных, противоотечных и других средств.
Гормоны щитовидной железы
 Наибольшую эффективность в сочетании с доступностью и безопасностью при врожденном гипотиреозе на протяжении десятилетий демонстрирует и левотироксин натрия, больше известный, как Тироксин и его производные различных изготовителей фармацевтической продукции. Активный компонент является синтетическим аналогом Т4, собственного гормона щитовидной железы, явный дефицит которого и выявляет диагностика заболевания.
Наибольшую эффективность в сочетании с доступностью и безопасностью при врожденном гипотиреозе на протяжении десятилетий демонстрирует и левотироксин натрия, больше известный, как Тироксин и его производные различных изготовителей фармацевтической продукции. Активный компонент является синтетическим аналогом Т4, собственного гормона щитовидной железы, явный дефицит которого и выявляет диагностика заболевания.
Назначается младенцам с рождения, не токсичен в пределах дозировки, определенной врачом-эндокринологом. Превышение доз может вызвать усиление сердцебиения, нарушения работы желудочно-кишечного тракта, ряд аллергических реакций, особенно при гипоталамо-гипофизарных формах дисфункции.
Примеры названий препаратов в аптеке: L-Тироксин, Л-Тирок, Тиро-4, Левотироксин, Баготирокс, Эутирокс (Ютирокс).
Лечение манифестного течения, а также заместительная терапия нередко требует приёма комбинированных препаратов левотироксина натрия – с гормоном Т3 (трийодтиронин) или йодидом калия, синтетическим аналогом природного йода. Дозировки таких средств необходимо с определенной периодичностью адаптировать к результатам лабораторных анализов, а проводить такие исследования нужно каждые 2-2.5 месяца или по рекомендации эндокринолога.
Варианты сочетаний активных веществ и названия лекарств:
Тироксин (Т4)+калия йодид – Йодтирокс, Йодокомб.
Тироксин+Трийодтиронин (Т3)+калия йодид – Тиреокомб.
Стоит учесть, что гормоны, усиленные йодом, малышам следует принимать только в случае йододефицитных форм врожденных гипотиреозов. Излишки этого микроэлемента также пагубны, как и его дефицит, а любое назначение должно быть обосновано отклонениями от референсных значений анализов (показателей нормы).
Тироксин+Трийодтиронин – препараты Тиреотом и Новотирал.
Трийодтиронин – монопрепарат гормона Т3.
Корректоры аппетита и симптоматические лекарства
Нередко при разных формах врожденных гипотиреозов возникают состояния, требующие детоксикации или стимуляции работы органов желудочно-кишечного тракта. Одним из подобных примеров может быть активное вещество Холина хлорид – сочетается с гормональной терапией, назначается в самом раннем возрасте, оказывает широкое комплексное действие:
- Помогает нормализовать обменные процессы;
- Регулирует метаболизм жиров;
- Выводит токсины из организма;
- Защищает клетки печени;
- Является предшественником ацетилхолина (участник процессов нервной деятельности);
- Мягко стимулирует перистальтику в кишечнике.
Холина хлорид – ближайший «родственник» витаминов группы В, витаминоподобное соединение В4, применяется в виде растворов для внутривенного введения, желательно в условиях стационара под наблюдением врача.
Витамины и микроэлементы при гипотиреозах
А, С, D, Е – у витаминов этих групп много свойств, помогающих контролировать врожденный гипотиреоз: от восстановления тканей щитовидной железы до процессов синтеза гормонов и доставки их клеткам органов.
Уже упомянутые витамины и псевдовитамины, относящиеся к группе В тоже являются одними из главных «помощников» при борьбе с гипотиреозами, малышам их приём приносит немало пользы и вне терапии заболевания. Такие соединения хорошо стимулируют микрофлору кишечника, положительно влияют на качество нервных тканей и клеток, улучшают состояние кожных покровов. Такими свойствами обладают псевдовитамины В10, В4 и В8. Общие свойства группы – помощь в высвобождении энергии в процессе метаболизма, участие в синтезе Омега-3, одна из основных жирных кислот, приоритетно важна в терапии дисфункции выработки гормонов Т3 и Т4.
Омега-3 также рекомендуется малышам, как препарат для дополнительного приёма, кроме того, нередко назначается аминокислота Тирозин и Рыбный жир, как стимуляторы синтеза собственных гормонов.
Микроэлементы – йод, железо, цинк, селен, медь – хорошие стимуляторы тканей, рецепторов щитовидной железы.
Потребность в приёме витаминов и других полезных соединений покажут результаты биохимического анализа крови, а выбор подходящих комплексов с комфортной дозировкой рекомендуется доверить лечащему врачу.
Источник