Гипотиреоз субклинический выявили при беременности

- 22 Июня, 2018
- Беременность
- Анна Маллаалиева
Любая женщина во время беременности относится очень серьезно к своему здоровью. Однако есть такие заболевания, которые протекают без явных симптомов. Они несут скрытую угрозу не только будущей маме, но и новорожденному. Одним из таких заболеваний является субклинический гипотиреоз при беременности. Последствия, если вовремя не диагностировать его, могут быть довольно серьезные.
Рекомендуется будущим мамам регулярно посещать врача, причем не только на этапе планирования, но и во время протекания всей беременности. Это позволит определить заболевание на начальной стадии развития. Соответственно, чем быстрее будет поставлен диагноз, тем легче пройдет лечение. А это, в свою очередь, не даст возможности нанести вред малышу. Как правило, беременным женщинам гормональную терапию назначают в том случае, если содержание ТТГ превышает показатель нормы 2,6-3.0 мкМЕ/м.
Классификация по международному стандарту
В медицине гипотиреоз во время беременности может обозначаться двумя кодами:
- Е02 – скрытая форма заболевания, которая сопровождается дефицитом йода в организме.
- Е03 – данная форма гипотиреоза вызвана врожденными патологиями щитовидной железы, аутоиммунного тиреоидита и диффузного зоба. Также подобный диагноз врачи ставят пациентам, перенесшим микседематозную кому, первичную стадию гипотиреоза, атрофию щитовидки.
Виды гипотиреоза
Данное заболевание может быть двух видов:
- первичный;
- вторичный.
Первичный гипотиреоз при беременности развивается непосредственно в эндокринном органе, то есть в щитовидной железе. Как правило, за ее пределы не выходит. Если же диагностируется вторичный гипотиреоз, это означает, что заболевание стало распространяться на органы, которые отвечают за функциональность эндокринной системы. При этом виде недуга непосредственно активность щитовидной железы снижается из-за развития патологических процессов в гипофизе и гипоталамусе.
Клиническая картина
Мало кто из женщин сможет точно рассказать, что собой представляет такое заболевание, как субклинический гипотиреоз при беременности. При возникновении такой патологии в организме клетки и ткани щитовидной железы начинают повреждается. Этот процесс не сопровождается явными симптомами. Из-за отсутствия признаков диагностировать его самостоятельно практически невозможно. Именно по этим причинам данное заболевание называют скрытым. Чаще всего возникает оно после перенесенных инфекционных процессов в щитовидной железе. Также субклинический гипотиреоз вызывает тиреоидит аутоиммунной формы.
Выявить заболевание можно только после сдачи анализов. Если у беременной женщины показатели тироксина и трийодтиронина в пределах нормы, а уровень тиреотропина значительно повысился, то это свидетельствует о развитии гипотиреоза.
Рассмотрим причины
Скрытый гипотиреоз при беременности возникает после прохождения гормональной и лучевой терапии, специфического лечения медицинскими препаратами, а также после некоторых перенесенных заболеваний. Медики утверждают, что есть и другие причины, которые могут спровоцировать нарушение щитовидной железы. К ним относятся:
- Дефицит йода в организме.
- Воспалительные процессы в щитовидной железе или тканях, которые расположены рядом с органом.
- Длительное воздействие радиоактивным йодом.
- Употребление препаратов, которые влияют на функции щитовидной железы.
- Полное или частичное удаление эндокринного органа.
У детей неправильное развитие внутренних органов приводит к развитию гипотиреоза.
Важно понимать, что даже одна из вышеперечисленных причин может спровоцировать возникновение данной патологии.
Симптомы
Гипотиреоз при беременности скрытой формы практически не имеет ярко выраженных симптомов. Они настолько слабые, что большинство будущих мам практически не обращают на них внимание, объясняя это общим изменением состояния. Однако при этом заболевании все же можно выделить несколько симптомов:
- Рассеянное внимание.
- Снижение активности (как сексуальной, так и физической).
- Галакторея.
- Проявление медлительности.
- Сонливое состояние.
- Гипотермия.
- Снижение аппетита или полное его отсутствие.
- Быстрая утомляемость.
- Нервные расстройства.
Если заболевание не диагностируется на ранней стадии, то симптомы становятся более заметными. Беременная женщина может ощущать:
- значительное снижение интеллектуальных способностей;
- нарушение артериального давления или внутриглазного;
- быстрый набор веса;
- проблемы с желудочно-кишечным трактом;
- образование отеков;
- изменения кожных покровов;
- сухость волос;
- нарушение функционирования мочевыделительной системы.
Как правило, беременные женщины ощущают проблемы с вынашивания плода. Есть риск преждевременных родов и отслойки плаценты.
Диагностика
Чаще всего гипотиреоз скрытой формы при беременности обнаруживается случайно. Как правило, это происходит при сдаче плановых анализов, назначенных врачом-гинекологом. При малейшем подозрении пациент должен пройти специальное обследование, благодаря которому можно будет поставить точный диагноз. Большинство врачей ориентируются на уровень содержания ТТГ. У будущих мам, у которых есть подозрение на развитие гипотиреоза, он будет значительно превышен. Однако, основываясь только на этих показателях, поставить диагноз довольно трудно, поэтому врачи предлагают провести дополнительное исследование. В него входит электрокардиография, УЗО, сцинтиграфия и рентгенография. Благодаря такому обследованию можно обнаружить нарушения в работе щитовидной железы. Также врачи способны диагностировать сбои в работе и других органов.
Лечение
Многих будущих мам волнует, как влияет гипотиреоз на беременность. Как уже было сказано выше, проблемы возникают с вынашиванием плода. Повышается риск преждевременных родов и отслоения плаценты. Все это может возникнуть до 38 недель. А как известно, на ранних сроках беременности шанс спасти новорожденного критично мал.
Лечение гипотиреоза заключается в том, чтобы нормализовать уровень тиреоидного гормона в организме. Также постоянно контролируется количество йода. Но будущим мамам принимать препараты самостоятельно запрещается. Гормональное лечение начинается только по назначению врача. Также не стоит самостоятельно принимать препараты, которые содержат йод. В начале терапии необходимо устранить первопричину, которая спровоцировала появление патологии. Врачи назначают беременным специальную диету. Она разрабатывается индивидуально для каждой будущей мамы. Такая необходимость позволит привести в норму обмен веществ, так как при данном заболевании он нарушается. Помимо основных медицинских препаратов, необходимо на протяжении всей беременности принимать назначенные минералы и витамины. Ни в коем случае нельзя пренебрегать рекомендациями врача и прерывать лечение без его разрешения.
Гестационный гипотиреоз при беременности
Данная патология может привести к тому, что у новорожденного будет нарушена гипофункция щитовидной железы. Такое заболевание требует пожизненного лечения с помощью гормональной терапии. На протяжении всего времени могут возникать серьезные осложнения. Такие дети чаще всего имеют задержку психического и нервного развития.
После рождения малыша диагноз ставят непосредственно в родильном доме на пятые сутки жизни. Для этого берется специальный анализ, который позволяет определить наличие заболевания. В группе риска находятся дети, у матерей которых диагностирован гипотиреоз. Новорожденные могут иметь аномалии развития, например, структурные аберрации хромосом.
Также на рождение ребенка может сказаться слабая родовая деятельность больной матери. Такие женщины тяжело переносят сам процесс родов, который может сопровождаться сильными кровотечениями. На протяжении всей беременности больная должна находиться под строгим контролем эндокринолога.
Гипотиреоз при беременности: последствия для ребенка
У детей субклинический гипотиреоз диагностируется посредством анализов. В них врач обращает внимание на уровень ТТГ. Если он превышает норму, то патология в детском организме уже развивается. Симптоматика при этом может быть слабовыраженной. Чаще всего ребенок издает хриплый плач, имеет низкую температуру тела, его кожные покровы часто приобретают желтоватый оттенок, может появляться отечность. Новорожденные, которые болеют гипотиреозом, стремительно набирают вес. Если вовремя не поставить диагноз и не начать лечение, то со временем может пострадать зрение, нарушится умственное и физическое развитие.
После сдачи анализов детям назначают специальную гормональную терапию. Дозировка рассчитывается индивидуально в зависимости от веса и возраста пациента. Также учитывается тяжесть заболевания. На протяжении всего срока рекомендуется регулярно контролировать уровень йода. При его снижении назначается специальная диета, обогащенная данным элементом, и медицинские препараты, например, «Йодомарин» и прочие.
К сожалению, если это заболевание появилось у ребенка возрастом до 2 лет, то лечение гормонами необходимо будет проходить на протяжении всей жизни, иначе он не сможет полноценно развиваться.
Прогнозы
Какие же прогнозы дают специалисты женщинам, у которых диагностирован гипотиреоз при беременности? Отзывы квалифицированных врачей говорят о том, что все зависит от правильности выбранного лечение. Также на благоприятный прогноз влияет своевременная диагностика заболевания. Если при первичной форме своевременно обратиться к врачу, то это поможет полностью устранить патологию. А вот при запущенном заболевании у больных происходят нарушения функционирования многих органов, что в результате может спровоцировать даже кому.
Заключение
Перед тем как планировать беременность, будущей маме необходимо пройти полное обследование. Для этого сначала надо определить, как функционирует щитовидная железа. Также не помешает постоянно контролировать содержание йода в организме. Во время беременности необходимо регулярно посещать врача и сдавать анализы. Важно обратить внимание на вес. Если он начинает стремительно увеличиваться, то необходимо сдать анализ на гормоны. Не стоит пренебрегать специальной диетой, которая разрабатывается врачом. При нехватке йода в организме в нее включаются продукты, содержащие большое количество этого элемента. Такие нехитрые правила помогут будущей маме благополучно выносить и родить здорового малыша.
Источник
Здравствуйте, настоящие и будущие мамочки!
Расскажу о мучениях своего первого триместра. Беременность у меня первая в 36 лет и достаточно непростая.
Как писала раньше, начался марлезонский балет с кровомазания, которое, вопреки всем канонам имплантационного кровотечения, затянулось чуть ли не на месяц и сопровождалось еще мощными такими спазмами в животе (хоть на стенку лезь!).
И я лезла на стенку. Причины могли быть разные – во-первых, растущая матка могла задевать послеоперационные спайки после лапароскопии, во-вторых, сокращения могли свидетельствовать об угрозе прерывания на раннем сроке. Мои доктора поступили мудро и в полном соответствии международным стандартам – не стали слишком рано назначать прогестероны и сохранять беременность, а решили дать организму время разобраться с новым статусом. Боли по их совету облегчала папавериновыми свечами.
Постепенно боли утихли, беременность успешно прижилась. После первого визита в ЖК начались новые развлечения. У меня появился самый странный в мире токсикоз.
Во-первых, скажу сразу, мои пищевые пристрастия почти не изменились. Так же как и раньше, любила овощи, фрукты (особенно помидоры и виноград), соленое-острое, сыр, из мясного – иногда курочку. Нечто похожее на микс легкой русской, средиземноморской и индийской кухонь. Так вот, ничего не изменилось, только иногда стало хотеться сладкого, чего никогда раньше не было.
Но то, что происходило через час ПОСЛЕ любого приема пищи, словами не описать. У многих будущих мам бывает тошнота и рвота, из-за чего они теряют вес и обезвоживаются. У меня тушка ждала, пока поступившая еда уляжется, и выдавала адские рвотные спазмы, абсолютно не результативные! То есть меня рвало часто, сильно и … ничем.
Можно было есть чаще, что я и делала, но нельзя же есть абсолютно всегда! В итоге, меня раз 5-10 в день выворачивало как варежку, я была измучена тошнотой, непродуктивной рвотой и гадким привкусом во рту, но толстела, как кабанчик на откорме. До Б. я весила 51-52 кило при росте 170, за первый триместр я стала тяжелее на 5-6 килишек . Пузо появилось почти сразу, за это можно, в том числе,благодарить переднее крепление плаценты и узкий таз.
Помимо этой псевдорвоты, меня мучали постоянная слабость, сонливость, упадническое настроение и боли в мышцах. Анализы были при этом прекрасные по всем показателям, а я, разбираясь в медицине, тестировала не только то, что просили врачи, а гораздо больше показателей.
Хотя, оговорюсь, что было плохо, так это биохимический скрининг-1. ХГЧ был выше медианы почти в 5 раз при повышенных других показателях. Диабет я исключила, угрозы выкидыша уже не было, поэтому я решила после короткого общения с генетиком исключить генетические патологии развития плода, и отправилась на амниоцентез (об этом расскажу отдельно).
Узи делала в самом начале Б. и в 12 недель. Придраться, слава богам, было не к чему -носик, шейка, ручки-ножки, сердце и сосуды пуповины смотрелись как надо.
Я проводила параллели между повышенным ХГЧ и своим странным токсикозом, в медлитературе упоминалось, что в случае генетических патологий ХГЧ растет и токсикоз выражен сильнее, но, поскольку генетика оказалась в норме, вопрос — что причина, а что следствие? – остался открытым.
Я считала дни до конца 1го триместра, надеясь, что попустит. И… попустило. Не сразу,постепенно, но туман в голове рассеялся, рвота ушла, появились даже признаки какой-то активности) Окончательно человеком (беременным, но вполне живым!) я себя почувствовала на 13-14 недельке)
Вы можете спросить, что мне облегчало жизнь при токсикозе? Универсального рецепта нет, спасалась витаминами, дробным питанием, горизонтальным положением. Ходьба и физкультура вызывали какие-то вибрации в тушке, и после растряски она выдавала спазмы желудка и фонтан НИЧЕГО с удвоенной силой.
Некоторым мамочкам помогает лимончик или сухарик с утра или между приемами пищи, некоторые пьют травяной чай, кто-то налегает на Магний-В6, кому-то становится легче после прогулки на воздухе – я коллекционировала рецепты облегчения токсикоза, но мой организм учился сотрудничать с малышом своим собственным способом)
Что интересно – во время беременности моя щитовидная железа вела себя своеобразно. У меня аутоимунный тиреоидит и субклинический гипотиреоз, гипоплазия щитовидки. Это дело у меня в компенсированном состоянии. Но во время Б. уровень гормонов стал прыгать. В начале Б. ТТГ и Т4 были в нормы (хотя у разных ее границ), далее начались прыжки ТТГ в высоту до 5 при нормальном уровне Т4. Пришлось подкорректировать)
Что меня удивило – эндокринолог помимо минимальных доз тироксина назначила йод (при аутоимунном-то тиреоидите!) для поддержки щитовидки малыша. Я поразмыслила и решила, что минимум йода не ускорит мою “Хашимото”, а ребенку йододефицит никак не нужен, и решила таки со 2го триместра принимать по 100-200 мг йода в виде йодомарина.
Дальше расскажу про мое отношение с физкультурой и про амниоцентез)
Источник
Одно из редких исключений, когда врачи безоговорочно рекомендуют приём синтетических препаратов – гипотиреоз при беременности. Если посмотреть на заболевание шире, гипотиреоз берёт старт своего негативного влияния на организм ещё задолго до беременности: вероятность зачатия с такой патологией крайне низка, а способность благополучно выносить ребёнка ещё ниже, поскольку у женщин при гипотиреозе особо подвержена регрессу, угнетению именно репродуктивная система.
Гипотиреоз, или нехватка гормонов щитовидной железы, в отсутствии адекватного лечения всегда приводит за собой множество неблагоприятных для здоровья последствий для беременных. Функция гормонов тироксин и трийодтиронин – поддержка, активное участие, стимуляция обмена веществ, доставки каждой клетке организма питательных полезных веществ. Для соединений нет недостижимых целей, гормоны «путешествуют» по системе кровообращения и оказывают положительное воздействие на любые клетки органов. При гипотиреозе такая гармоничная система взаимодействия стремительно разрушается, органы получают всё меньше необходимого для жизнедеятельности питания, кислорода, стимулов. Нехватка тиреоидных гормонов особенно тяжело переносится беременными, поскольку организм будущей матери подвергается колоссальным нагрузкам, а развитие ребенка в утробе требует полноценного клеточного питания.
Содержание
Какие препараты назначают беременным при гипотиреозе
Последствия гипотиреоза у беременных
Осложнения гипотиреоза для матери
Последствия гипотиреоза для ребенка
Какие препараты можно беременным при гипотиреозе
Справедливо будет сказать, что гормоны щитовидной железы назначают не только на время беременности, но и для её благополучного планирования. Даже если долгожданному зачатию препятствует гипотиреоз и беременность не наступает, проводится обследование на предмет имеющейся стадии заболевания, и синдром приводят к компенсации именно приёмом синтетических гормонов щитовидной железы. Во многих случаях гипотиреоз является серьёзным препятствием беременности, часто женщины испытывают большие сложности с зачатием. Также синдром несёт угрозу и вынашиванию – при гипотиреозах довольно высоким остаётся процент преждевременных родов, самопроизвольных выкидышей, внутриутробной гибели плода.
| Наличие компенсированного гипотиреоза противопоказанием при планировании зачатия не является, и если контрольный уровень ТТГ находится в пределах 0.4-2.0 мЕд/л, этого достаточно для наступления беременности. В период вынашивания требуется обязательное наблюдение у эндокринолога, приём препаратов ведётся без отмены, согласно результатам анализов. |
Любые другие формы гипотиреозов также требуют медикаментозной коррекции, а если патология стартовала до беременности, отмены препаратов после зачатия ни в коем случае требуется. Дозировка принимаемых средств рассчитывается индивидуально, на основе имеющихся анализов на концентрацию гормонов.
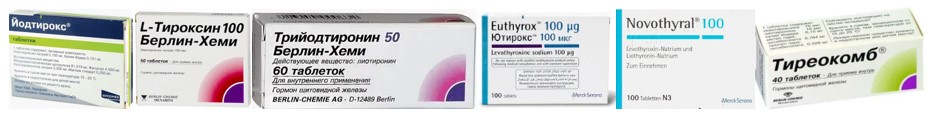
Основной препарат при гипотиреозах любой формы и степени выраженности – Левотироксин натрия, синтетический аналог собственной продукции, гормона щитовидной железы тироксина или Т4.
- Не токсичен
- Не проникает через плацентарную преграду
- Не влияет негативно на развитие плода
- Не оказывает ухудшающего влияния на самочувствие беременных
- Регулирует обмен белков, углеводов, жиров и других веществ в организме матери (хороший метаболизм матери обеспечивает полноценное внутриутробное питание и ребенку)
- Повышает функциональность сердечнососудистой системы
- Купирует или существенно снижает выраженность гипотиреоза, его негативное влияние на здоровье
Левотироксин безопасен и для самих беременных, и для плода, и для родившегося ребенка, поскольку на время грудного вскармливания препарат также не отменяется. По оценке FDA Левотироксин имеет самую высокую степень безопасности, относится к препаратам категории А – такие лекарственные средства не вызывают каких-либо нарушений у ребенка даже если проводится лечение гипотиреоза высокими дозами.
Стоит учесть, что чаще всего гипотиреоз во время беременности требует увеличения принимаемой дозы в сравнении с лечением до зачатия. Это также может свидетельствовать в пользу безопасности Левотироксина на время беременности и лактации.
Названия препаратов левотироксина в аптеке – L-тироксин, Эутирокс (реже Ютирокс), Тиро-4, Баготирокс, Л-Тирок.
Левотироксин в комбинациях (с йодом и/или Лиотиронином, аналогом трийодтиронина, гормон Т3) –Новотирал, Тиреотом, Тиреокомб, Йодокомб, Йодтирокс.
Отсутствие лечения гипотиреоза у матери в период вынашивания всегда влечёт за собой необратимые, чаще всего, последствия для ребенка – тяжелейшим исходом для малыша в этом случае может стать недостаточное развитие центральной нервной системы в утробе, олигофрения после рождения. Крайняя степень выраженности такой патологии является кретинизм: эндокринная форма слабоумия, отставания в умственном и физическом развитии.
Именно в этом случае любые, даже минимальные риски от приёма препаратов не должны учитываться на фоне безусловной, неоспоримой пользы для матери и будущего малыша.
Последствия гипотиреоза у беременных
Недостаточность выработки гормонов щитовидной железы – гипотиреозы – достаточно коварная патология, поскольку может не проявлять себя специфическими симптомами очень долго: неважное самочувствие может маскироваться под множеством других расстройств. Такой тип патологии называется субклиническим или скрытым, латентным, бессимптомным.
Этап, на котором чаще всего диагностируются явные характеристики состояния при дефиците гормонов, уже относятся к манифестной стадии гипотиреоза, проявленной явными, очерченными симптомами. Для беременности такая форма заболевания может стать препятствием, но возможность точной диагностики существенно облегчает лечение. Прогноз в этом случае достаточно хороший. Отсутствие лечения напротив, негативно сказывается на многих аспектах здоровья женщины.
Осложнения гипотиреоза для матери
Кроме явного угнетения репродуктивной функции гипотиреоз постепенно ухудшает качество работы всех без исключения органов, и отдельной сложностью является неразрывная взаимосвязь многих симптомов. В первую очередь нарушается обмен веществ, и последствия этому при отсутствии адекватной терапии могут быть весьма тяжёлыми.
| Пример дефицита гормонов щитовидной железы: несмотря на здоровый образ жизни, питания, режима, растёт вес, поскольку нехватка тироксина сказывается на переработке жиров. Их излишки накапливаются, постепенно повышается уровень холестерина, образуются атеросклеротические бляшки, нарушения в работе сердечнососудистой системы, появляются симптомы брадикардии, в тяжёлых случаях инфаркта миокарда. |
Такие взаимосвязи симптомов могут проявляться во всех аспектах: низкая концентрация тироксина и трийодтиронина всегда затрагивает качество работы органов, систем жизнеобеспечения, вплоть до проявления сразу нескольких осложнений и наступления микседематозной комы – состояния, угрожающего жизни.
Последствия гипотиреоза матери для ребенка
Отсутствие лечения гипотиреоза у беременных неизбежно приводит к развитию патологий у малыша уже во время внутриутробного развития. В первую очередь гормоны щитовидной железы – важнейшие участники формирования, созревания у плода структур, отделов головного мозга. Избежать патологий именно в развитии этого органа приоритетно важно на первых 12 неделях вынашивания, поскольку в этот период у плода ещё не вырабатываются собственные тиреоидные гормоны.
Как гипотиреоз беременных влияет на малыша в утробе и после родов:
- пороки развития сердечной активности
- аномалии функционирования внутренних органов
- неразвитость первичных и вторичных половых признаков
- фетоплацентарная недостаточность – гипоксия (тканевая нехватка кислорода)
- низкофункциональный иммунитет – высокая подверженность инфекционным заболеваниям
- врожденный гипотиреоз у младенцев и его последствия (микседематозная отёчность, замедленное развитие и т.д.)
Международные рекомендации контроля вынашивания и родов с имеющимся гипотиреозом – наблюдение у эндокринолога постоянно, в течение всего срока, включая период грудного вскармливания, контроль уровня ТТГ и тироксина до 8-12 недели, далее обязательно каждый триместр.
Источник