Субклинический гипотиреоз показатели ттг
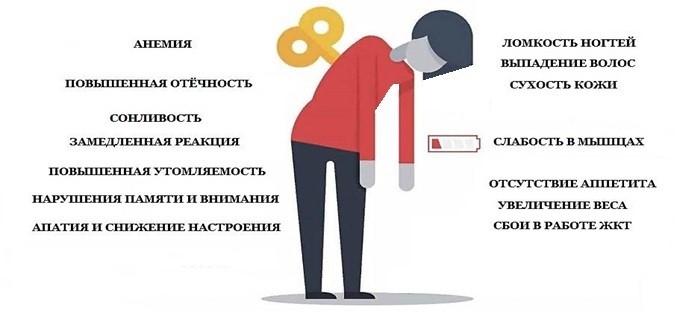
Скрытый, бессимптомный, латентный – так называют коварный, субклинический гипотиреоз, и все эти названия отражают суть такой формы гипотиреоза и в определенной мере предостерегают от невнимательности к особенностям самочувствия. У субклинического гипотиреоза нет специфических признаков, присущих только этой патологии, а симптомами выступают такие проявления, которые всегда можно объяснить стрессом, чрезмерными нагрузками или неправильным питанием.
Неопределенность, неспецифические симптомы и отсутствие выраженного дисбаланса в результатах анализов являются главной опасностью при субклиническом гипотиреозе – о том, что такой синдром уже развивается, можно не догадываться длительное время.
СОДЕРЖАНИЕ
Как определить субклинический гипотиреоз
Тест самодиагностики гипотиреоза
Результаты анализов
Как лечат субклинический гипотиреоз
Лечение гипотиреоза гормонами
Диета и витамины при гипотиреозе

Как определить субклинический гипотиреоз
Этот тип дисфункций эндокринной системы является только одной из форм большой группы гипотиреозов различного происхождения. Любой вид таких заболеваний, и субклинической стадии и в любой иной, является следствием недостатка гормонов, вырабатываемых щитовидной железой: Т4 – тироксин и Т3 – трийодтиронин. Оба соединения критически важны для обеспечения полноценного обмена веществ, доставки питательных материалов клеткам.
Но среди любых других дисфункций эндокринной системы именно субклинический гипотиреоз – это относительная, условная норма в группе патологий. Не исключены случаи, когда этот синдром является буквально случайной «находкой» во время проведения обследования пациентов по поводу различных жалоб на недомогание и утомляемость.
Сравнительная таблица диагностики различных стадий гипотиреозов
Симптомы | Анализы | Щитовидная железа | |
При субклиническом | Отсутствуют либо выражены слабо | ТТГ повышен незначительно, Т4 и Т3 в норме | Без узлов, размеры в норме |
При манифестном гипотиреозе | Проявлены полно, четко | ТТГ повышен, Т3 и Т4 снижены | Узлы и изменения размеров не исключены |
Осложнённые формы | Широкий список | ТТГ высокий, Т4 и Т3 дефицит | Непредсказуемо |
Именно на субклиническом этапе можно предотвратить прогресс заболевания, избежать дальнейшего угнетения функций щитовидной железы. Кроме исследования концентрации гормонов рекомендуется биохимический анализ крови. Недостаток йода при нормальных или незначительных расхождений с референсными значениями гормонов на фоне постоянной утомляемости, отсутствия энергии и неудовлетворительного самочувствия всегда свидетельствуют в пользу субклинического гипотиреоза.
Отдельно же друг от друга и с возникновением в разное время между такими симптомами, как правило, нет взаимосвязи, как нет и оснований для тревог и беспокойства.
Тест самодиагностики гипотиреоза
По этой таблице можно предварительно, до этапа лабораторных исследований определить вероятность субклинического гипотиреоза или риска приблизиться к пограничному состоянию, когда потребуется обратиться к эндокринологу для проведения профессиональной диагностики.
Чтобы понять, есть ли субклинический гипотиреоз сейчас, необходимо суммировать баллы за каждый положительный ответ. Если симптомы наблюдаются давно и плохо поддаются лечению, прибавить указанное количество баллов дополнительно. Если в списке нет подходящих проявлений, вычитать число, приведенное в последней колонке, даже начиная с нуля.
Обратите внимание, что для самодиагностики субклинического течения выбор положительного ответа стоит делать только в том случае, если указанные симптомы противоречат образу жизни и питания. Например, при соблюдении диеты и регулярных занятиях спортом вес продолжает увеличиваться, вдобавок никакое стороннее лечение препаратами, способными повлиять на массу тела, в данный момент не проводится. Такие несоответствия считаются аномальными, нетипичными и чаще предварительно подтверждают субклинический гипотиреоз.
Признак | Да, есть | Присутствует длительное время | Нет симптома |
Нарушения функций ЖКТ без причин (важно – запор) | +40 | +6 | -5 |
Необъяснимое увеличение веса | +25 | +5 | -3 |
Непривычная сухость кожи (без смены косметики, климата и т.д.) | +30 | +6 | -15 |
Усталость, слабость (при прежнем режиме) | +4 | +3 | -13 |
Дневная сонливость | +26 | +5 | -6 |
Усилилось выпадение волос | +20 | +5 | -3 |
Участились отёки, в т.ч лица (при прежнем питьевом режиме) | +20 | +4 | -19 |
Тембр голоса заметно понизился, осиплость (у некурящих, вне ОРВИ и других заболеваний органов дыхания) | +39 | +4 | -6 |
Любая итоговая сумма, больше 7 баллов указывает на то, что стоит запланировать посещение эндокринолога.
Кроме основных перечисленных признаков, субклинический гипотиреоз может сопровождаться рядом других, как появление медлительности, заторможенности, ослабление функций памяти, у некоторых обнаруживается чувствительность к холоду, появляется зябкость. Все прочие признаки, свойственные гипотиреозам, являются следствием основных – например, мышечная слабость нередко возникает после сильных отёков.
Результаты лабораторных анализов
Жалобы на неважное самочувствие – достаточный повод, чтобы начать процедуру диагностики для подтверждения или исключения диагноза с предварительной субклинической направленностью. Заключение делает специалист на основе анализов крови, обследования формы, размеров щитовидной железы, отсутствия в её тканях новообразований.
Старт анализов в этом случае – исследование уровня и гормонов, а именно тироксина (Т4) и тиреотропного (ТТГ). Также при аномальном увеличении веса и чрезмерной усталости проводится анализ на йод в сыворотке (в рамках нормы 30-60 мкг/л)
Обнаружить субклинический гипотиреоз только по нехватке тироксина, конечно, сложно, но если дефицит этого гормона присутствует в результатах, а тест сыворотки крови на йод показывает его нехватку, это говорит о том, что ближайшее время может возникнуть дисбаланс выработки ТТГ.
Т3 (трийодтиронин) требует меньше йода на своё производство. Если йода умеренно не хватает, организм перебрасывает необходимую его часть на выработку тироксина, что и поддерживает видимость здорового гормонального фона некоторое время. При значительном дефиците микроэлемента концентрации обоих гормонов снижаются, это отражается на повышении выработки гормона ТТГ и однозначно свидетельствует о развитии субклинической стадии.
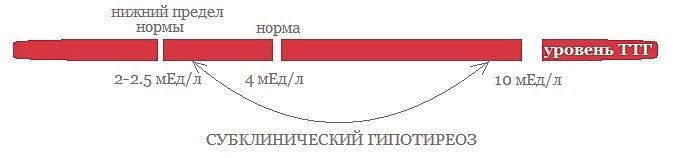
Анализ уровня ТТГ – это начало профессиональной диагностики, при отклонениях от норм эндокринолог назначает необходимые дополнительные исследования, а лечение гипотиреоза, обнаруженного на ранней, субклинической стадии, выбирается с учётом индивидуальных показателей.
Как лечат субклинический гипотиреоз
В этом случае симптомы и лечение связаны напрямую: хороший иммунитет, здоровый образ жизни и отсутствие вредных привычек позволяет справиться с проявлениями субклинического этапа без необходимости приёма фармацевтических форм гормонов щитовидной железы. Лечение медикаментами потребуется в тех случаях, когда субклинический гипотиреоз сопровождается другими заболеваниями или коррекция образа жизни и диет в ближайшее время невозможна.
Лечение гипотиреоза гормонами
И субклиническое течение, и многие иные формы при гипотиреозах, распознанных вовремя, хорошо поддаются влиянию синтетических заменителей собственной продукции щитовидной железы. Это препараты на основе левотироксина натрия (соответствует гормону Т4) и лиотиронина (аналог трийодтиронина, Т3). Как правило, при субклинических сценариях необходимости в приёме заменителя трийодтиронина нет, лечение рационально ограничить только назначением тироксина.
Дозировка зависит от возраста, выраженности признаков, сопровождающих гипотиреоз, веса пациента, уровня ТТГ по результатам анализов. Возможна тестовая, пробная коррекция субклинического состояния препаратами левотироксина натрия в течение 3 месяцев с дальнейшим продолжением или отменой, согласно текущей динамике.
Безопасность препаратов
- Не требуют отмены при наступлении беременности (не проникают через плаценту).
- Разрешены младенцам с первой недели после рождения.
- Совместимы с большинством лекарств.
Ограничения
- Осторожно в глубоком пожилом возрасте – возможна дополнительная нагрузка на сердечно-сосудистую систему, риск остеопороза.
Противопоказания
- Острые проявления болезней миокарда
- Патологии надпочечников без предварительного лечения
- Индивидуальная непереносимость
Левотироксин: Эутирокс, Ютирокс, Баготирокс, L-тироксин, L-Тирок, Тиро-4
Левотироксин в комбинациях: Тиреотом, Йодокомб, Йодтирокс
Диета и витамины при гипотиреозе
Не лечение, но методы дополнительной поддержки при терапии гипотиреозов: белковая пища, приём витаминов и аминокислот, добавление в рацион микроэлементов, ускоряющих восстановление выработки гормонов, тканей щитовидной железы. Всё это – важные участники общей программы избавления от последствий сбоев в работе щитовидной железы на субклиническом этапе патологии.
- Употребление в пищу большего объёма белков, чем жиров и углеводов, помогает восстанавливать обмен веществ, неизменно страдающий от нехватки тироксина и трийодтиронина. Но также преобладание в рационе белковой пищи способствует комфортному возвращению к привычному весу, восстановлению хороших физических показателей.
- Аминокислоты (тирозин, Омега-3) – лучший материал для синтеза гормонов щитовидной железы, гипофиза, способствуют коррекции аппетита, и, как следствие, снижению жировых отложений.
- Микроэлементы йод, железо, селен, цинк, медь – надёжные регуляторы синтеза, доставки веществ и обмена сигналами между гипофизом и щитовидной железой. Например, селен участвует в образовании трийодтиронина, помогает усваивать йод.
- Витамины А, В, С, D, Е – приоритет в выборе, как самым активным регуляторам обмена веществ, и соединениям с выраженной иммуностимулирующей функцией.
Цель любого типа терапии, с применением лекарств или с минимальным фармацевтическим вмешательством – купировать субклинический гипотиреоз на самой ранней стадии, насколько представится возможным его обнаружение.
Источник
С появлением высокочувствительных методов гормональной диагностики было сформировано понятие о субклинических формах дисфункции щитовидной железы. Термин «субклинический» означает, что у пациента имеются изменения уровня тиреотропного гормона (ТТГ), в то время как все остальные функциональные параметры щитовидной железы остаются в пределах нормы. Для субклинического гипотиреоза (СГ) характерно повышение базального уровня ТТГ при нормальном уровне свободного тестостерона (СТ) — СТ4 и СТ3. Клиническое значение СГ до сих пор не определено. Отсутствие четкой симптоматики закономерно поставило вопрос о том, является ли СГ патологией или это лабораторный феномен, не требующий назначения заместительной терапии и нормализации уровня ТТГ. СГ посвящено большое количество исследований, метаанализ которых показал, что при СГ могут выявляться нарушения со стороны различных органов и систем, а заместительная терапия тиреоидными гормонами улучшает самочувствие пациента и нормализует многие функциональные параметры.
Частота встречаемости СГ в общей популяции варьирует от 1,3 до 17,5% в зависимости от пола и возраста. Распространенность СГ более высока у женщин, чем у мужчин, и увеличивается с возрастом, достигая пика — 21% у женщин и 16% у мужчин — после 74 лет. По данным Фрамингемского исследования, из 2139 обследованных пациентов старше 60 лет СГ выявлялся у 126 пациентов (5,9%), причем среди женщин почти в 2 раза чаще. В Колорадском популяционном исследовании, в которое были включены 25 862 человека в возрасте от 18 до 91 года, было также обнаружено увеличение частоты манифестного и СГ с возрастом. Закономерно возникает вопрос: является ли СГ самостоятельным заболеванием или предстадией манифестного гипотиреоза? Длительное наблюдение за больными СГ показало, что в течение последующих 4–8 лет явный гипотиреоз развивается у 20–50% из них. При наличии тиреоидных антител у лиц старше 65 лет риск развития манифестного гипотиреоза в последующие 4 года составляет 80%. При СГ и наличии тиреоидных антител риск развития явного гипотиреоза в общей популяции составляет 5% в год. При эпидемиологических исследованиях СГ встречается чаще, чем манифестный, но в клинической практике реже диагностируется.
Этиология СГ такая же, как и у манифестного. Основными процессами, которые лежат в основе развития СГ, являются либо разрушение ткани щитовидной железы со снижением ее функциональной активности, либо нарушение синтеза тиреоидных гормонов, либо медикаментозные или токсические воздействия на щитовидную железу (табл). Наиболее часто СГ представляет собой исход аутоиммунного тиреоидита.
Современная лабораторная диагностика СГ основана на определении уровня ТТГ и СТ4. Манифестный гипотиреоз характеризуется повышенным уровнем ТТГ и сниженным уровнем СТ4. При субклиническом гипотиреозе уровень ТТГ повышен, уровень СТ4 в норме. В основе диагностики первичного гипотиреоза лежит принцип отрицательной обратной связи между гипофизом и щитовидной железой, согласно которому снижение уровня Т4 и Т3 приводит к увеличению синтеза ТТГ. Приоритет тестирования в диагностике гипотиреоза отдается прежде всего определению ТТГ.
В тех случаях, когда уровень ТТГ не укладывается в диапазон нормальных значений, проводится определение СТ4. Следует отметить, что СГ может быть транзиторным, и не всегда представляется возможным избежать технических погрешностей определения гормонов. Поэтому для постановки диагноза СГ необходимо провести повторное определение уровня ТТГ и СТ4 через 3–6 мес, и при подтверждении стойкого повышения ТТГ решать вопрос о заместительной терапии.
Определение Т3 для диагностики гипотиреоза не имеет дополнительного значения. Снижение уровня Т3 может быть отмечено у пациентов с тяжелыми сопутствующими заболеваниями. Это состояние называется «синдром низкого Т3» или «синдром эутиреоидной патологии», оно обусловлено нарушением конверсии Т4 в Т3 с преимущественным образованием реверсивного Т3, при этом уровни ТТГ и Т4 остаются в пределах нормы. У больных, находящихся в тяжелом состоянии, низкий уровень Т3 является фактором неблагоприятного прогноза заболевания.
Несмотря на то что термин «субклинический гипотиреоз» подразумевает отсутствие каких-либо клинических проявлений, во многих исследованиях сообщается об отклонении от нормы в различных параметрах обмена веществ и функции различных органов и систем. Так, например, частота депрессивных состояний у пациентов с СГ значительно выше, чем у лиц в эутиреоидном состоянии. По данным стандартных психологических тестов, у лиц с СГ отмечается снижение параметров общей, логической и зрительной памяти, внимания, которые достоверно улучшаются на фоне заместительной терапии левотироксином. По данным тестов, проводящихся с целью исследования уровня тревожности, ощущения боли, истерии, депрессии, установлено изменение всех параметров по сравнению с эутиреоидной группой.
Особенно много работ и дискуссий посвящено влиянию гипотиреоза на липидный обмен и кардиологические параметры. У больных СГ отмечено повышение уровня эндотелиальной дисфункции (маркера раннего развития атеросклероза), которая оказалась обратимой на фоне терапии левотироксином. СГ в 2–3 раза чаще выявляется у лиц с гиперхолестеринемией. У лиц с СГ выявлены более высокие уровни триглицеридов, липопротеинов низкой плотности (ЛПНП), апопротеина В и липопротеина А. Атерогенные изменения липидного профиля при СГ подвергаются обратному развитию на фоне заместительной терапии левотироксином. По результатам Роттердамского исследования (2000), СГ выявлен у 10,8% женщин в возрасте 69±7,5 года, при этом его наличие ассоциировалось с большей распространенностью признаков атеросклероза аорты и инфаркта миокарда. При СГ уровень ЛПНП, в отличие от холестерина, положительно коррелирует с уровнем ТТГ и отрицательно с уровнем СТ4. В то же время уровень липопротеинов высокой плотности (ЛПВП), как правило, снижается, а соотношение общий холестерин/ЛПВП увеличивается. Тем не менее данные о липидных нарушениях при СГ противоречивы. В ряде исследований не выявлено повышения уровня холестерина и не отмечено динамики параметров липидного обмена на фоне терапии левотироксином. В нашем исследовании, посвященном амиодарон-ассоциированной дисфункции щитовидной железы, назначение заместительной терапии левотироксином при СГ, развившемся на фоне приема амиодарона, с использованием минимально эффективных доз позволило достоверно снизить показатели общего холестерина и ЛПНП.
Тиреоидные гормоны оказывают многообразные эффекты на сердечно-сосудистую систему и гемодинамику. Показатели сердечной деятельности, такие как частота сердечных сокращений, минутный объем сердца, скорость кровотока, артериальное давление, общее периферическое сопротивление сосудов, сократительная функция сердца, непосредственно связаны с тиреоидным статусом. У пациентов с СГ так же, как и при манифестном гипотиреозе, выявляются признаки гипертрофии миокарда, проявляющиеся изменениями толщины межжелудочковой перегородки, увеличение максимальной скорости предсердного кровотока, снижение средней величины ускорения кровотока в аорте, удлинение периода изоволюмического расслабления, более низкий индекс систолической вариации. При обследовании в покое кардиологические показатели у пациентов с СГ были приблизительно сходны с таковыми у эутиреоидных лиц. Однако при нагрузке пациенты с СГ имели достоверно более низкие показатели ударного объема, сердечного индекса, пиковой скорости кровотока в аорте. Все эти показатели нормализовались после достижения эутиреоидного состояния.
До сих пор до конца не выяснен вопрос, уменьшает ли терапия левотироксином при СГ риск развития ишемической болезни сердца (ИБС). Коронарное ангиографическое исследование обнаружило более выраженные повреждения у пациентов с СГ по сравнению с эутиреоидными лицами. Однако данные других исследований не показали ассоциации гипотиреоза со смертностью или развитием ИБС. На сегодняшний день доказательств, подтверждающих уменьшение сердечно-сосудистых осложнений у лиц с СГ, получающих лечение левотироксином, недостаточно.
СГ у беременных. Во время беременности на щитовидную железу матери действует ряд факторов, которые оказывают влияние на ее функциональную активность. К таким факторам относятся: гиперпродукция хорионического гонадотропина (ХГ), эстрогенов и тироксинсвязывающего глобулина (ТСГ), увеличение почечного клиренса йода и изменение метаболизма тиреоидных гормонов в связи с активным функционированием фетоплацентарного комплекса. Эти факторы в физиологических условиях способствуют увеличению синтеза тиреоидных гормонов во время беременности на 30–50%. Плацента активно продуцирует ХГ в первом триместре беременности. Повышение его уровня приводит к стимуляции щитовидной железы, увеличению уровня СТ4 и — по принципу отрицательной обратной связи — снижению уровня ТТГ. Ко второму триместру происходит снижение продукции ХГ и уровень ТТГ нормализуется. В то же время увеличение продукции ТСГ печенью приводит к дополнительному связыванию СТ4 и повышению уровня общего Т4, при этом уровень СТ4 несколько снижается, а ТТГ повышается. Активное дейодирование тиреоидных гормонов под действием плацентарных дейодиназ, в свою очередь, снижает уровень СТ4 и стимулирует выработку ТТГ.
В связи с многообразием факторов, действующих на щитовидную железу во время беременности, оценка функции щитовидной железы в разные триместры имеет свои особенности. В первом триместре в результате гиперпродукции ХГ может развиться преходящий гестационный тиреотоксикоз, который следует дифференцировать с истинным тиреотоксикозом. Снижение уровня СТ4 в первом триместре беременности вместо ожидаемого его увеличения должно насторожить врача в плане повышенного риска развития гипотиреоза. Пограничное снижение уровня СТ4 на более поздних сроках беременности при нормальном уровне ТТГ связано с избыточной продукцией ТСГ и не имеет клинического значения. Наличие СГ, как и манифестного, может иметь необратимые последствия для развития плода и функций его мозга. Известно, что в первые 16 нед щитовидная железа плода только формируется и развитие плода осуществляется под действием тиреоидных гормонов матери. Если при гипотиреозе не восполнять потребность в тиреоидных гормонах, то помимо патологии, связанной с самой беременностью, у ребенка после рождения могут обнаружиться пороки развития и снижение интеллекта. Многочисленные исследования показали, что дети, рожденные от матерей, не прошедших курс лечения от СГ, имеют худшие показатели коэффициента интеллекта, выживаемости, баллов по шкале Апгар по сравнению с детьми, матери которых получали адекватную дозу левотироксина.
У женщин с некомпенсированным СГ чаще наблюдаются вагинальные кровотечения, преждевременные роды, отслойка плаценты, гипертония, бесплодие, неудачи при проведении экстракорпорального оплодотворения, возникает необходимость кесарева сечения. В связи с этим необходимо проводить скрининг на гипотиреоз всех беременных или на этапе планирования беременности, или при первом обращении беременной в женскую консультацию для немедленного назначения заместительной терапии.
Транзиторный гипотиреоз. СГ часто бывает транзиторным. Он может развиться вследствие деструктивных форм тиреоидита (подострого, постлучевого, амиодарониндуцированного), а также аутоиммунных вариантов тиреоидита (послеродового, безболевого, ювенильного, цитокининдуцированного). Дисфункция щитовидной железы при деструктивных и аутоиммунных вариантах тиреоидита часто имеет фазовый характер, начинаясь с преходящего тиреотоксикоза, сменяющегося гипотиреозом. Субклинический транзиторный гипотиреоз может развиться после оперативного лечения, приема тиреостатических препаратов, препаратов лития, перхлората калия. Для исключения стойкого характера гипотиреоза необходимо повторить исследование ТТГ через 3–6 мес, если препараты левотироксина не были назначены, или отменить препараты, если лечение проводилось, и повторить исследование ТТГ через 3 мес.
Лечение СГ
При субклиническом течении гипотиреоза вопрос о заместительной терапии решается индивидуально. Принимая во внимание высокую частоту дислипидемий, а также повышенный риск развития атеросклероза и инфаркта миокарда, считается оправданным назначение препаратов левотироксина в случае СГ. В настоящее время существуют точно дозированные препараты левотироксина с большим выбором дозировок: 25, 50, 75, 100, 125, 150 мкг левотироксина в таблетке. Прежде чем начинать лечение, следует убедиться, что СГ не носит транзиторный характер. Показаниями к назначению заместительной терапии левотироксином являются: стойкий характер СГ при уровне ТТГ ≥ 10 мЕд/л или при уровне ТТГ между 5 и 10 мЕд/л и наличии сопутствующей дислипидемии. Детям и подросткам рекомендуется назначать заместительную терапию при превышении ТТГ верхней границы нормы. Как правило, доза препарата подбирается индивидуально, в зависимости от возраста пациента и наличия сопутствующей кардиальной патологии.
Оптимальное целевое значение уровня ТТГ, к которому нужно стремиться, составляет 0,5 — 2,0 мЕд/л.
Всю суточную дозу препарата можно принимать однократно, желательно утром, натощак, не менее чем за 30 мин до еды. Исследование уровня ТТГ проводится не ранее чем через 2–3 мес после подбора полной заместительной дозы препарата.
В том случае, если доза была изменена в процессе лечения, определение уровня ТТГ также должно проводиться не ранее чем через 2–3 мес. Обычно контроль уровня ТТГ осуществляется 1 раз в год или при появлении признаков декомпенсации заболевания.
У лиц моложе 50 лет при отсутствии сердечно-сосудистой патологии первоначальная доза препарата может составить 25–50 мкг. У лиц более старшего возраста, особенно при наличии сопутствующей кардиальной патологии, следует проявлять большую осторожность, так как назначение заместительной терапии может вызвать обострение недиагностированного заболевания сердца.
Лечение больных СГ с кардиальной патологией. Лечение СГ у лиц с сопутствующей кардиальной патологией, особенно ИБС и нарушением ритма сердца, следует начинать с минимальных доз левотироксина — 12,5–25,0 мкг, постепенно увеличивая дозу на 12,5–25,0 мкг каждые 1–2 мес до снижения уровня ТТГ до верхнего показателя нормы. Заместительную терапию проводят под контролем ЭКГ или мониторирования ЭКГ по Холтеру, не допуская при этом декомпенсации кардиальной патологии или развития аритмии. Если у больного отмечается ухудшение течения сердечной патологии, особенно ИБС, следует сохранять уровень ТТГ в пределах, не превышающих 10 мЕд/л.
Лечение СГ у беременных. Учитывая необратимые последствия дефицита тиреоидных гормонов на развитие плода и функций мозга, при выявлении даже СГ рекомендуется лечение тиреоидными гормонами начинать незамедлительно. Препараты левотироксина назначаются в полной заместительной дозе из расчета 2,3 мкг/кг. Если женщина до беременности принимала левотироксин, доза последнего должна быть увеличена на 50%. Дополнительно беременная должна принимать препараты йода (йодбаланс, йодомарин) в дозе 100–200 мкг в сутки. Оценка эффективности лечения гипотиреоза во время беременности должна проводиться прежде всего по уровню СТ4, так как показатель ТТГ меняется медленно и на его уровень влияют другие факторы (избыток ХГ), в то время как уровень СТ4 реагирует достаточно быстро. Желательно поддерживать уровень ТТГ менее 2 мЕд/л и уровень СТ4 ближе к верхней границе нормы. Контроль уровня ТТГ и СТ4 осуществляется каждые 8–10 нед.
Лечение ятрогенных йодиндуцированных форм СГ. Прежде чем начинать лечение гипотиреоза, развившегося на фоне введения фармакологических доз йода, необходимо убедиться, что гипотиреоз не является транзиторным. Для этого рекомендуется повторить исследование уровня ТТГ через 3–6 мес.
Амиодарон-ассоциированный гипотиреоз может быть устранен двумя путями: отменой амиодарона либо подбором заместительной терапии тиреоидными гормонами при продолжающемся приеме препарата. Наши исследования амиодарон-ассоциированной дисфункции щитовидной железы показали, что гипотиреоз, в том числе и СГ, не приводит к потере антиаритмической эффективности препарата, и лечение амиодароном обычно продолжается. Пациентам назначаются препараты левотироксина для снижения уровня ТТГ до верхней границы нормы. Рекомендуется начинать заместительную терапию тиреоидными гормонами с минимальных доз 12,5–25,0 мкг в сутки с постепенным повышением ее с интервалом 4–6 нед до эффективной под контролем ТТГ, ЭКГ или мониторирования ЭКГ по Холтеру. При отсутствии показаний к проведению заместительной терапии (ТТГ не более 10 мЕд/л или при уровне ТТГ между 5 и 10 мЕд/л и наличии сопутствующей дислипидемии) пациентам с СГ, развившимся на фоне приема амиодарона, показано динамическое наблюдение — определение ТТГ 1 раз в 6 мес.
После введения йодсодержащих рентгеноконтрастных препаратов при проведении коронарографии или коронарной ангиопластики также может развиться СГ, который часто носит транзиторный характер и не требует заместительной терапии. Если СГ развился на фоне аутоиммунного тиреоидита и при повторном исследовании через 3–6 мес уровень ТТГ остается повышенным, рекомендуется назначить препараты левотироксина.
Рекомендуется следующий алгоритм ведения больных при СГ.
- Повторное гормональное исследование через 3–6 мес после впервые обнаруженных лабораторных признаков СГ (ТТГ повышен, СТ4 в норме).
- Заместительная терапия препаратами левотироксина показана при стойком СГ, при уровне ТТГ ≥ 10 мЕд/л или как минимум двукратном выявлении уровня ТТГ между 5 и 10 мЕд/л и наличии дислипидемии.
- Критерием эффективности заместительной терапии при СГ является стойкое поддержание нормального уровня ТТГ в крови. Обычно для этого требуется назначение препаратов левотироксина в дозе 1 мкг/кг массы тела.
- Если СГ выявлен во время беременности, терапия левотироксином в полной заместительной дозе назначается немедленно.
Литература
- Дедов И. И., Мельниченко Г. А., Свириденко Н. Ю. и др. Диагностика, профилактика и лечение ятрогенных йодиндуцированных заболеваний щитовидной железы // Вестник РАМН. № 2. 2006. С. 15–22.
- Свириденко Н. Ю., Молашенко Н. В., Платонова Н. М. и др. Кардиальные и эндокринные аспекты применения амиодарона в современной практике лечения нарушений ритма сердца: метод. пособие. М., 2005.
- Сердюк С. Е., Бакалов С. А., Голицин С. П. и др. Состояние липидного спектра крови у больных гипотиреозом, вызванным длительным применением амиодарона. Влияние заместительной терапии L-тироксином// Кардиология. № 2. 2005. С. 22–27.
- Biondi B., Klein I. Cardiovascular abnormalities in subclinical and overt hypothyroidism// The Thyroid and cardiovascular risk. Stuttgart; New York, 2005. 30–35.
- Hak A. E., Pols H. A., Visser T. J., Drexhage H. A., Hofman A., Witteman J. C. Subclinical hypothyroidism is an independent risk indicator for atherosclerosis and myocardial infarction in elderly women. The Rotterdam Study//Ann. Intern. Med. 2000; 132: 270–278.
- Vanderpump M., Tunbridge W., French J. et al. Тhe incidence of thyroid disorders in the community: a twenty-year follow-up of the Whickham Survey// Clin. Endocrinol. 1995; 43 (1): 55–68.
Н. А. Косьянова
Н. Ю. Свириденко, доктор медицинских наук
ЭНЦ РАМН, Москва
Источник