Щитовидная железа симптомы при сахарном диабете
Проблемы с щитовидной железой сегодня распространены не меньше, чем анемия. Во многом это объясняется дефицитом йода, влиянием радиации и аутоиммунной агрессией. Но какой бы ни была причина, «щитовидные» сбои всегда образуют «хвост», из самых разных нарушений здоровья.
Таких патологий достаточно много. Но в этой статье речь пойдет только об одной из них. Итак, встречайте, сахарный диабет.
При чем тут диабет
Распространенность сахарного диабета (СД) в популяции ничуть не уступает болезням щитовидной железы. Не имея при этом четкой связи с возрастом или полом.
- СД 1 типа – чаще дебютирует до 30 лет, обусловлен приобретенным дефицитом инсулина и имеет необратимый характер.
- СД 2 типа – больше характерен для населения 40+, ассоциирован с лишним весом и возможностью полного излечения, правда при раннем выявлении.
В первом случае – из-за недостатка инсулина (своего рода «ключа») глюкоза не может попасть в клетку и стать продуктом для выработки энергии.
А во втором – «ключ есть, но сломался замок», то есть клеточные рецепторы теряют чувствительность к инсулину.
Как видно, симптоматика и осложнения обоих видов диабета обусловлены избыточной концентрацией глюкозы в крови. Но при чем же тут щитовидная железа?
- Во-первых, дефицит гормонов щитовидной железы провоцирует набор жировой массы, за счет замедления обмена веществ и работы печени (повышение холестерина в крови). Что, как уже было указано, является пусковым механизмом СД 2.
- Во-вторых, согласно последним данным, сочетание СД и гипотиреоза резко увеличивает частоту и тяжесть осложнений диабета.
Плюс на минус – дает минус
Избыток глюкозы и недостаток Т4 – разрушительный коктейль для всех органов и систем. А «масла в огонь» добавляет отсутствие специфических признаков гипотиреоза.
Как правило, симптоматика в таких случаях быстрее «приводит» на прием к кардиологу, дерматологу, неврологу и даже психиатру, и лишь в последнюю очередь – в кабинет эндокринолога.
Патология щитовидной железы, как и диабет, развиваются годами, зачастую «успевая» значительно навредить состоянию здоровья до их обнаружения.
Так, в одном из последних исследований ученых Тайваня, убедительно доказано, что сочетание СД 2 типа и даже субклинического (скрытого) гипотиреоза в три раза увеличивает риск тяжелого поражения почек (нефропатии).
А данные другого анализа, свидетельствует о значительном повышении риска тяжелой ретинопатии (поражение сетчатки глаз).
Кроме того, наличие антител к ткани поджелудочной железы (например, GAD) имеет прямую связь с частотой аутоиммунного тиреоидита (поражение щитовидной железы).
Имеет значение и обратная ситуация, когда уровень тиреоидных гормонов повышен. В этом случае, потребность организма в инсулине сильно возрастает, что нередко приводит к кетоацидозу, при наличии СД 1 типа.
Как заподозрить проблему
Как уже было отмечено, симптомы патологии щитовидной железы не имеют специфических черт:
- слабость, утомляемость;
- лабильность настроения, от апатичности и плаксивости (при снижении Т4) до повышенной тревожности и нервозности (избыток Т4);
- сухость кожи или, наоборот, повышенная «жирность»;
- рецидивирующие акне и гнойничковые поражения на фоне плохой заживляемости;
- выпадение волос;
- нарушения пищеварения (запоры, диарея, вздутие и другие);
- зябкость (недостаток Т4) или, наоборот, чувство жара (избыток Т4);
- немотивированное изменение давления в сторону понижения или, наоборот, повышения;
- частые головные боли;
- набор веса или истощение на фоне нормального питания;
- отечность
- и другие.
Длительное наличие даже одного из указанных симптомов – может быть признаком скрытого поражения щитовидной железы. И требует особого внимания пациентов, уже страдающих от сахарного диабета.
Анализы
Диагностика «здоровья» щитовидной железы строится на оценке уровня:
- ТТГ,
- Т4 свободного,
- Т3 свободного,
- антител к ТПО
- и к ТГ.
Сдать их можно по отдельности или в составе комплекса. И, в большинстве случаев, этого перечня достаточно для постановки первичного диагноза и назначения лечения. А дополнить картину «происходящего» можно с помощью УЗИ.
Источник
Эндокринная система человека состоит из восьми желез. Каждая из них виртуозно управляет гормонами в нашем теле, а они, в свою очередь, руководят работой всех клеток. Но в повседневной жизни мы зачастую игнорируем первые (и даже вторые и третьи) звоночки, которые посылает нам организм, если где-то произошел сбой. Об основных из них и необходимых мерах профилактики мы поговорили с известными эндокринологами города.
Подводные камни
Одно из самых распространенных заболеваний эндокринной системы – сахарный диабет. В настоящее время выделяется два основных типа, различающихся по механизму развития и принципам лечения.
К сахарному диабету первого типа приводит аутоиммунный процесс. В большинстве своем возникает у детей или у молодых людей в возрасте до 30 лет. Но он встречается реже, чем диабет второго типа, – и вот о нем разговор особый. Его еще называют болезнью цивилизации, так как он чаще всего развивается на фоне ожирения, а также малоподвижного образа жизни. Коварство этого недуга заключается в том, что он сложно диагностируется, потому что имеет скрытое течение. Как правило, от момента развития патологии, когда нарушается метаболизм, и до его случайного выявления может пройти 8-10 лет. Чаще всего этот тип заболевания развивается у людей старше 40 лет, когда происходят физиологические изменения организма, и симптоматика из-за этого может быть стерта.
Очевидно, что с симптомами диабета пациенту незамедлительно назначат обследование. Но что, если симптомов нет? Ответ прост: наличие хотя бы одного фактора риска является поводом пройти скрининг. Самый доступный способ – сдать анализы на содержание сахара в крови. Профессор, врач-эндокринолог Андрей Феликсович Вербовой утверждает: “Ранний скрининг позволит профилактировать развитие тяжелых сердечно-сосудистых осложнений при сахарном диабете. А также заболеваний, в основе которых лежит атеросклероз: ишемическая болезнь сердца, облитерирующие заболевания сосудов нижних конечностей. Именно они являются основной проблемой и причиной гибели при сахарном диабете”.
По словам Андрея Вербового, количество больных сахарным диабетом второго типа прогрессивно увеличивается. В частности, это происходит из-за распространения ожирения у молодых. Если ранее эксперты Всемирной организации здравоохранения прогнозировали, что к 2025 году в мире будет 380 миллионов “дибетиков”, то в действительности это число на 1 января 2015 года составило 415 миллионов. Теперь прогнозы на 2040 год таковы – 620 миллионов человек.
Профилактика или лечение?
Первый тип сахарного диабета довольно сложно предупредить, так как его природа имеет в большей степени генетическую предрасположенность. Другое дело – второй тип, когда зачастую причина кроется в лишних килограммах. Андрей Вербовой, говорит: “Профилактика в этом случае очевидна: поддержание нормального веса, соблюдение правильного режима питания и регулярные обследования при наличии факторов риска развития сахарного диабета второго типа. Человеку просто необходимо изменить свои привычки в питании, чтобы сохранить здоровье. Однако зачастую людям трудно это сделать, они не хотят прислушиваться к рекомендациям доктора. Это огромная проблема, потому что в лечении сахарного диабета и его последствий успех на 50 процентов зависит от грамотности врача и назначенных им лекарств и на 50 процентов – от стараний и желания пациента.
Конечно, сахарный диабет вылечить нельзя, но его можно проконтролировать. Наблюдение за уровнем глюкозы в крови, давления (потому что очень часто второй тип сочетается с артериальной гипертензией), контроль холестерина. Все это помогает замедлить развитие сосудистых осложнений, которые являются основной угрозой для здоровья больного. Повторяю, главное при таком диагнозе – это грамотное и регулярное обследование, а также активное участие больного”.
Дефицит йода
Болезни щитовидной железы – для жителей Самарской области довольно острая проблема. Врачи не перестают напоминать: наш регион является йододефицитным, поэтому желательно регулярно проводить скрининг, чтобы выявить проблему еще до появления симптомов. Конечно, проблема не всегда обусловлена дефицитом этого элемента. Причина может крыться в аутоиммунном нарушении или семейной предрасположенности. Если у близких родственников было это заболевание, тогда обязательно надо вести контроль.
По словам Екатерины Алексеевны Бляблиной, врача-эндокринолога “КЛИНИКИ СИТИЛАБ”, некоторые пациенты пытаются самостоятельно принимать йод в качестве биологически активной добавки. “Желание заботиться о своем здоровье похвально, но делать это стоит под наблюдением врача, потому что необходимо смотреть на индивидуальное состояние человека, – говорит Екатерина Бляблина. – Бесконтрольный прием йода может спровоцировать развитие ряда заболеваний. Однако, так как Самарская область относится к йододефицитным регионам, рекомендую соблюдать диету, богатую этим элементом. И чем разнообразнее она будет, тем лучше”.
Скрытая угроза
Список симптомов щитовидной железы довольно широк. Порой их дебют сложно распознать. “Заболевания щитовидной железы различны, – говорит Екатерина Бляблина. – Чаще встречаются диффузный токсический зоб с синдром тиреотоксикоза, хронический аутоиммунный тиреоидит, гипотиреоз, узловой зоб. Каждое заболевание требует индивидуальной диагностики и лечения. Причину возникновения патологии, конечно, исключить не удастся, однако если своевременно и квалифицированно назначить лечение, то осложнений и последствий заболеваний можно будет избежать”. Как и при сахарном диабете второго типа, этот сбой в эндокринной системе также важно вовремя выявить и назначить грамотное лечение. Врач подбирает необходимую дозу препарата заместительной гормональной терапией в зависимости от тяжести и длительности заболевания, возраста пациента и наличия сопутствующих заболеваний. “Соблюдение рекомендаций врача и правильный прием препаратов позволяет полностью исключить симптомы заболеваний щитовидной железы, – поясняет Екатерина Бляблина. – Если их не лечить состояние пациента постепенно будет ухудшаться. Все формы патологий щитовидной железы приводят к нарушениям со стороны сердечно-сосудистой, репродуктивной и нервной систем, нарушениям обмена веществ, изменениям веса. Часто щитовидную железу образно называют “дирижером всего организма”. Эти слова действительно обоснованны, так как ее нормальная функция чрезвычайно важна для человека”.
Коротко о важном
Что нужно знать об эндокринных заболеваниях?
1. К сахарному диабету первого типа приводит аутоиммунный процесс. Чаще всего он диагностируется у детей или у молодых людей в возрасте до 30 лет. Второй тип обычно развивается у людей старше 40 лет из-за ожирения, а также малоподвижного образа жизни.
2. Чтобы предупредить сахарный диабет второго типа, необходимо поддерживать нормальный вес и придерживаться правильного режима питания. А если присутствуют факторы риска, то регулярно проходить обследование.
3. Основная угроза здоровью при диабете второго типа кроется в сосудистых осложнениях, которые могут формироваться на его фоне.
4. Жители Самарской области в основном имеют острую нехватку йода в организме. Это основная причина, чтобы показаться врачу и сдать необходимые анализы. Такая мера позволит выявить проблему еще до появления симптомов.
5. Принимать йодсодержащие препараты следует только после консультации с врачом. В противном случае переизбыток йода может спровоцировать развитие ряда заболеваний.
6. Как и при сахарном диабете второго типа, заболевания щитовидной железы важно вовремя выявить и назначить грамотное лечение
Имеются противопоказания! Необходима консультация эндокринолога!
Источник
Комментарии
Опубликовано в журнале:
«ДИАБЕТ.ОБРАЗ ЖИЗНИ»; № 3; 2015; стр. 48-50.
Л. В. Кондратьева, к.м.н., доцент кафедры эндокринологии и диабетологии ГБОУ ДПО РМАПО Минздрава России
Уважаемые читатели! Сегодня мне хотелось бы познакомить вас с одним из наиболее часто встречающихся заболеваний щитовидной железы – гипотиреозом, которое нередко сочетается с сахарным диабетом как 1, так и 2 типов, обратить ваше внимание на некоторые особенности клинических проявлений диабета на фоне сниженной функции щитовидной железы.
Сам термин «гипотиреоз» говорит о том, что щитовидная железа в силу определенных причин вырабатывает недостаточное количество гормонов. Причин, способствующих развитию этого заболевания, много, среди них заметное значение в настоящее время приобретают экологические факторы. Следует заметить, что наибольшая распространенность заболевания наблюдается среди лиц пожилого возраста, достигая 10-15%. Это очень существенный факт, поскольку именно пожилому возрасту уже нередко сопутствуют многие другие заболевания, и в первую очередь, сердечно-сосудистой системы. А, как известно, и сахарный диабет и гипотиреоз, особенно в некомпенсированном состоянии, другими словами, состоянии, при котором нарушены практически все обменные процессы, способствуют как развитию, так и прогрессированию сердечно-сосудистых заболеваний.
Клиническая симптоматика гипотиреоза, как впрочем, и сахарного диабета (СД) 2 типа, чаще развивается медленно, постепенно, порой незаметно для пациента. К сожалению, многие пациенты не обращаются своевременно к врачу, списывая те или иные симптомы то на не очень хорошее самочувствие в связи с наличием сопутствующих заболеваний, среди которых, например, заболевания сердечно-сосудистой системы, или тот же сахарный диабет. Другие пациенты связывают свое самочувствие с магнитными бурями, повышенным или же пониженным атмосферным давлением и т.д.
Очень важным моментом, на который бы хотелось обратить внимание, является участие гормонов щитовидной железы практически во всех обменных процессах, происходящих в каждом органе и каждой клетке человеческого организма. Соответственно снижение их продукции щитовидной железой, причем неважно в какой степени оно выражено, нарушает эти процессы в каждом органе и системе, способствуя формированию многочисленных клинических симптомов, во многом затрудняющих своевременную диагностику гипотиреоза, особенно на ранних стадиях его развития. Не случайно многие пациенты с гипотиреозом под «масками» различных заболеваний направляются в разные клинические отделения, где им верифицируется совершенно другие диагнозы и проводится соответствующее лечение.
Трудности в диагностике связаны и с самим пациентом, который зачастую, из-за многообразия клинических проявлений, не знает к какому доктору ему обратиться в первую очередь и, как правило, обращается к тому или иному специалисту, в зависимости от того, какие у него доминируют жалобы. Например, при болях в области сердца или повышенном артериальном давлении (АД) первая встреча пациента, скорее всего, состоится с врачом кардиологом или терапевтом. Упорные запоры, мучащие пациента, наряду с другими, но в меньшей степени беспокоящими его симптомами, приведут в кабинет гастроэнтеролога. Нарушение моторики кишечника входит в клинические проявления гипотиреоза, но у пациента оно никоим образом не ассоциируется с патологией щитовидной железы. И так можно перечислять довольно долго, учитывая, как мы уже отметили, нарушения процессов метаболизма во всех органах и системах.
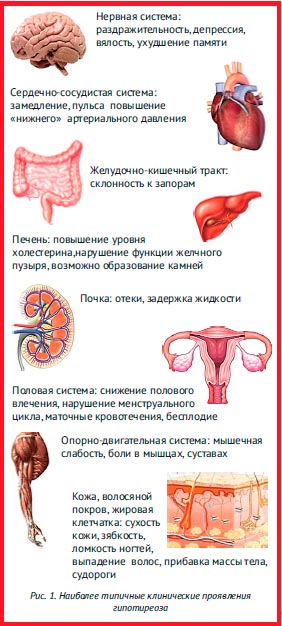
Наиболее типичными проявлениями гипотиреоза, при наличии которых следует оценить функцию щитовидной железы, являются перечисленные на рис. 1.
Рис. 1. Наиболее типичные клинические проявления гипотиреоза 
В данной публикации хотелось бы несколько более подробно остановиться на нарушениях сердечно-сосудистой системы и желудочно-кишечного тракта у больных гипотиреозом.
В условии нарушения всех обменных процессов уменьшается доставка питательных веществ и кислорода к сердечной мышце. «Страдания» миокарда в этом случае проявляются развитием миокардиодистрофии. Однако, если диагноз своевременно не устанавливается, то наряду с миокардиодистрофией у пациента развиваются симптомы сердечной недостаточности. Размеры сердца, как правило, увеличиваются. Причиной такого увеличения служит накопление муцинозной жидкости в перикардиальной области (гидроперикард), которое может достигать больших размеров, создавая угрозу развития внезапной остановки сердца (тампонада сердца). Однако следует заметить, что гидроперикард у больных гипотиреозом наблюдается часто, а вот тампонада сердца – явление довольно редкое, вследствие медленного накопления жидкости и большой растяжимости перикардиальных листков.
Частота сердечных сокращений (ЧСС) может проявляться по-разному. Примерно, у 30-60% пациентов наблюдается снижение ЧСС (брадикардия), а у 10% – учащение ЧСС (тахикардия), у остальных пациентов ЧСС не нарушается. Артериальное давление также может проявлять себя различным образом. У одних пациентов оно несколько снижается, у других – повышается, причем, в основном, показатели диастолического давления (диастолическая артериальная гипертензия), у остальных пациентов цифры артериального давления не изменяются. Важно также отметить, что при гипотиреозе нарушается липидный обмен, проявляющийся преимущественным накоплением и недостаточным выведением из организма атерогенных фракций липидов. Повышенное содержание холестерина, возрастающее при гипотиреозе в несколько раз, способствует развитию и прогрессированию атеросклероза и его осложнений. Некомпенсированный гипотиреоз может стать причиной развития инфаркта миокарда, а также способствовать появлению более частых приступов стенокардии. Следует отметить, что у пациентов с СД эти заболевания нередко протекают бессимптомно и в безболевом варианте.
Изменения со стороны желудочно-кишечного тракта при гипотиреозе настолько характерны, насколько и неспецифичны. Аппетит чаще снижен, утрачиваются некоторые вкусовые качества пищи. Обращает внимание некоторая сухость языка с отпечатками зубов по боковой поверхности, язык едва помещается в ротовой полости. Пациентов мучает метеоризм (вздутие кишечника). Нарушение моторики желудочно-кишечного тракта приводит к развитию запоров, иногда упорных, трудноподдающихся воздействию слабительных средств.
Нередко гипофункция щитовидной железы у больных СД верифицируется на больничной койке эндокринологического отделения, в которое пациент поступает в состоянии суб- или декомпенсации в связи с СД. Причем, основная жалоба у пациентов СД с некомпенсированным и еще не диагностированным гипотиреозом сводится к более частому развитию гипогликемических состояний. Казалось бы, пациент скрупулезно выполняет рекомендации врача, обучен и умеет управлять СД, но несмотря на это, у него чаще, чем обычно, наблюдаются гипогликемии.
Почему же так происходит? Мы уже упоминали о том, что характерным для гипотиреоза является накопление муцинозной жидкости и отек всех тканей, включая и слизистую кишечника, из которого всасывается пища. У некомпенсированных больных гипотиреозом процесс всасывания пищи, включая углеводы, замедляется, иногда значительно во времени. Допустим, пациент с СД 1 типа с некомпенсированным и еще не диагностированным гипотиреозом, находящийся на интенсифицированном режиме инсулинотерапии, вводит себе инсулин короткого действия для усвоения углеводов из пищи, приготовленной ему на обед. В данной ситуации, учитывая отсутствие компенсации по гипотиреозу, а, следовательно, отек слизистой кишечника, всасывание углеводов будет запаздывать в сравнении с более быстрым действием инсулина и достижением его пика активности. Поэтому мы вправе предположить, что пациент в скором времени после введения инсулина (в зависимости от вида инсулина) почувствует гипогликемию. Научные исследования по изучению функции щитовидной железы у больных СД 1 типа показали, что у многих пациентов с длительностью диабета более 10 лет наблюдается снижение функциональной активности щитовидной железы.
Итак, как вы смогли убедиться нарушение обменных процессов, происходящих как при СД, так и при гипотиреозе, как впрочем и клинические проявления, во многом похожи, что затрудняет своевременную диагностику гипотиреоза, если он развивается на фоне СД.
Всем пациентам со сниженной функцией щитовидной железы назначается терапия тиреоидными гормонами. В зависимости от причин, способствовавших развитию гипотиреоза и состояния организма, пациенту назначают тиреоидные препараты или на несколько месяцев, или на несколько лет, или пожизненно. Основная цель лечения тиреоидными препаратами, например левотироксином (Эутирокс®), заключается в восстановлении нарушенных при гипотиреозе обменных процессов посредством достижения и стойкого поддержания в организме строго определенной концентрации этих гормонов, соответствующей физиологическим потребностям. Критериями адекватности лечения служит постепенное исчезновение клинических симптомов заболевания, а также нормализация и сохранение уровня ТТГ (тиреотропный гормон) в рамках нормальных величин. ТТГ служит основным критерием правильно подобранной дозы тиреоидных препаратов у пациентов с первичным гипотиреозом (нарушения на уровне самой щитовидной железы).
Однако у больных с сопутствующими сердечно-сосудистыми заболеваниями не всегда удается добиться идеальной компенсации гипотиреоза по уровню ТТГ. В подобных случаях критерием адекватности при подборе дозы левотироксина (Эутирокс®) будет такой уровень ТТГ, при котором у пациента не будет наблюдаться ни нарушения сердечного ритма, ни обострения ишемической болезни сердца, ни учащения приступов стенокардии и т.д. Лечение тиреоидными гормонами проводится осторожно, подбирается доза индивидуально каждому пациенту под контролем пульса, ЭКГ, возможных жалоб на боли в области сердца, уровня липидов в крови. Рассчитывая дозу левотироксина у больных с кардиальной патологией, исходят из средней потребности 0,9 мкг/кг массы тела. Лечение начинают с дозы 12,5-25 мкг в зависимости от степени тяжести и клинических проявлений сердечно-сосудистых заболеваний. Затем дозу препарата постепенно увеличивают до нормализации уровня ТТГ. «Шаговая» доза эутирокса составляет 12,5 мкг, которую увеличивают через 6-8 недель до поддерживающей. Взрослым пациентам без кардиальной патологии левотироксин назначают из расчета 1,6 —1,8 мкг/кг (табл. 1).
Таблица
Расчетные дозы левотироксина
| Категория пациентов | Начальная доза левотироксина | Контроль уровня ТТГ |
| Пациенты с сердечнососудистыми заболеваниями | 12,5-25 мкг в день | Каждые 4-6 недель до нормализации ТТГ, далее каждые 6 месяцев |
| Пациенты старше 50 лет без сердечнососудистых заболеваний | 25-50 мкг в день | Каждые 8 недель до нормализации ТТГ, далее каждые 6 месяцев |
| Пациенты моложе 50 лет без сердечнососудистых заболеваний | Полная или близкая к полной расчетной дозе: 1,6 мкг/кг при манифестном гипотиреозе | Каждые 8 недель до нормализации ТТГ, далее каждые 6-12 месяцев |
В настоящее время на нашем фармацевтическом рынке в дополнение к основным шести дозировкам препарата левотироксин (Эутирокс®) появились и уже нашли широкое применение препараты с так необходимой шаговой дозой в 12,5 мкг – Эутирокс® 88 мкг, 112 мкг, 137 мкг. Безусловно, столь обширный спектр дозировок препарата Эутирокс® позволяет более гибко подбирать конкретную дозу для каждого пациента. Как правило, препарат принимается утром натощак, за 30 минут до еды, однократно и ежедневно.
Основной целью заместительной терапии первичного гипотиреоза является достижение и поддержание уровня ТТГ в интервале от 0,5 до 1,5 — 2,0 мЕд/л.
Что же касается пациентов пожилого возраста, а также пациентов с сопутствующими сердечно-сосудистыми заболеваниями, то адекватность терапии тиреоидными гормонами по уровню ТТГ в каждом отдельном случае оценивается индивидуально. Поскольку параметры ТТГ меняются медленно после назначения левотироксина, то его динамический контроль следует проводить не ранее, чем через 6-8 недель после начала лечения или изменения дозы. В последующем динамический контроль ТТГ проводится раз в год, за исключением некоторых ситуаций, например таких, как беременность или прием ряда препаратов.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник